Antibiotika gehören zu den wichtigsten medizinischen Errungenschaften unserer Zeit.
Sie retten Leben, verhindern schwerwiegende Komplikationen und sind in vielen Situationen unverzichtbar. Gleichzeitig berichten viele Menschen davon, dass sich nach einer Antibiotika-Einnahme etwas verändert – nicht immer sofort, oft schleichend.
Die Verdauung reagiert empfindlicher. Die Belastbarkeit sinkt. Stress wird schlechter reguliert. Manche fühlen sich schneller erschöpft, innerlich unruhig oder emotional instabil. Häufig werden diese Veränderungen nicht mehr mit der Antibiotika-Therapie in Verbindung gebracht – vor allem dann, wenn Wochen oder Monate vergangen sind.
Dabei ist der Zusammenhang gut erklärbar. Antibiotika greifen nicht nur krankmachende Bakterien an, sondern verändern das gesamte mikrobielle Ökosystem im Darm. Und genau dort sitzt eine der zentralen Schaltstellen für Immunsystem, Stoffwechsel – und Nervensystem.
Dieser Artikel beleuchtet das Zusammenspiel von Antibiotika, Darm und Nervensystem aus ganzheitlicher Perspektive. Sachlich, fundiert und ohne zu dramatisieren. Erwachsene stehen im Fokus – Kinder werden dort einbezogen, wo sich dieselben Prozesse anders zeigen.
Warum Beschwerden oft zeitverzögert auftreten
Viele Menschen bringen ihre Symptome nicht mehr mit der Antibiotika-Einnahme in Verbindung, weil zwischen Ursache und Wirkung oft Zeit vergeht. Der Körper ist zunächst damit beschäftigt, das akute Problem zu lösen. Erst danach wird sichtbar, was im Hintergrund aus dem Gleichgewicht geraten ist.
Das Mikrobiom reagiert nicht sofort mit Beschwerden. Häufig funktioniert der Körper zunächst weiter – allerdings auf Kosten von Regulation. Stress wird schlechter abgepuffert, Reize wirken intensiver, Erholung gelingt weniger zuverlässig. Erst wenn diese Kompensationsmechanismen an ihre Grenzen stoßen, zeigen sich Symptome.
Genau deshalb fühlen sich viele Menschen „unerklärlich“ erschöpft, reizbarer oder weniger belastbar, obwohl objektiv alles in Ordnung scheint. Medizinische Befunde sind oft unauffällig, das Gefühl im Körper aber nicht.
Hier entsteht ein Spannungsfeld:
Der Körper sendet Signale – sie werden nur nicht richtig eingeordnet.
Diese zeitliche Verzögerung erklärt auch, warum klassische Empfehlungen häufig ins Leere laufen. Wer nur aktuelle Symptome betrachtet, übersieht den ursprünglichen Auslöser. Und wer ausschließlich den Darm behandelt, ohne das Nervensystem mitzudenken, greift zu kurz.
An diesem Punkt beginnt ein anderes Verständnis von Gesundheit: nicht als Reparatur einzelner Beschwerden, sondern als Wiederherstellung von Stabilität im gesamten System.
Antibiotika: notwendig, wirksam – und dennoch ein Eingriff
Was Antibiotika im Körper tatsächlich leisten
Antibiotika wirken, indem sie Bakterien abtöten oder deren Vermehrung hemmen. Besonders sogenannte Breitspektrum-Antibiotika unterscheiden dabei nicht zwischen krankmachenden und nützlichen Keimen. Für den Körper bedeutet das: ein massiver Eingriff in ein fein abgestimmtes System.
Der Darm beherbergt mehrere Billionen Mikroorganismen, die an Verdauung, Vitaminbildung, Immunregulation und Stoffwechsel beteiligt sind. Wird dieses Gleichgewicht gestört, kann das Folgen haben, die weit über den Darm hinausgehen.
Typisch sind zum Beispiel:
- veränderte Stuhlgewohnheiten
- Blähungen oder Völlegefühl
- erhöhte Infektanfälligkeit
- anhaltende und unerklärliche Erschöpfung
Viele merken an dieser Stelle noch nicht, dass all diese Symptome einen gemeinsamen Ursprung haben. Genau hier entscheidet sich oft, ob der Körper wieder in Stabilität findet – oder weiter kompensiert.

Wie lange braucht das Mikrobiom zur Regeneration – und warum sind viele in dieser Zeit anfälliger?
Bei einem grundsätzlich gesunden Menschen ist das Mikrobiom erstaunlich resilient. In vielen Fällen bewegt sich die Zusammensetzung innerhalb von mehreren Monaten wieder in Richtung Ausgangszustand – oft in einem Zeitraum, den viele als „ein halbes Jahr“ beschreiben. Entscheidend ist dabei: „Regeneration“ bedeutet häufig weitgehend, nicht zwingend vollständig. Einzelne Bakterienstämme können länger fehlen oder sich nur langsam wieder ansiedeln – je nach Antibiotikum, Dauer, Häufigkeit, Ernährung, Stresslevel und individueller Ausgangslage.
Und genau hier liegt der Punkt, den viele unterschätzen:
Während dieser Regenerationsphase ist der Schutz im Darm oft vorübergehend geschwächt. Die „guten“ Darmbakterien sind nicht nur Verdauungshelfer – sie unterstützen auch die Schleimhautbarriere, verdrängen unerwünschte Keime und trainieren das Immunsystem. Wenn davon weniger verfügbar ist, entsteht leichter eine Lücke: Krankheitserreger oder opportunistische Keime haben es einfacher, sich auszubreiten.
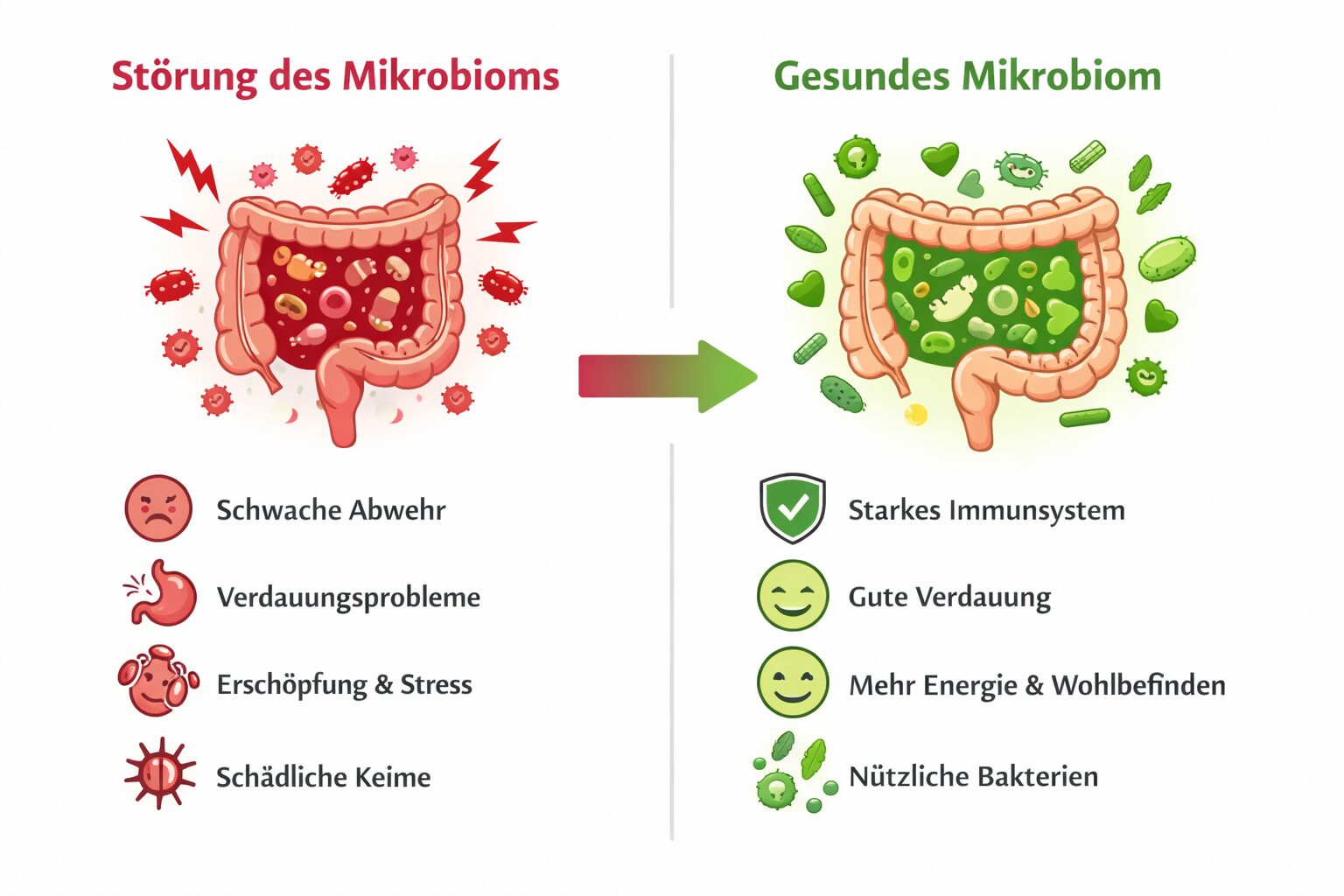
Das erklärt sehr schlüssig, warum so viele Menschen nach einer Antibiotika-Einnahme berichten, dass sie
- häufiger Infekte „mitnehmen“,
- sich schneller erschöpft fühlen,
- oder das Gefühl haben, ihr System sei insgesamt weniger stabil.
Interessant ist: Nicht die Menge an Maßnahmen entscheidet über Besserung, sondern die Passung. In dieser Phase wirken oft die unspektakulären Dinge am stärksten: Rhythmus, Entlastung, gute Verträglichkeit – statt Druck und „noch mehr machen“.
Auch die Weltgesundheitsorganisation (WHO) weist darauf hin, dass Antibiotika das mikrobielle Gleichgewicht im Darm beeinflussen und damit Auswirkungen auf die körpereigene Abwehr haben können.
Warum Pro- und Präbiotika in dieser Phase eine Rolle spielen können
In der Phase, in der sich das Mikrobiom nach einer Antibiotika-Einnahme neu sortiert, braucht der Darm vor allem eines: geeignete Bedingungen, um wieder Stabilität aufzubauen. Genau hier kommen Pro- und Präbiotika ins Spiel – nicht als schnelle Lösung, sondern als unterstützende Struktur.
Probiotika sind lebende Mikroorganismen, die dem Darm helfen können, wieder Vielfalt und Balance zu entwickeln. Sie ersetzen jedoch keine verlorene Darmflora, sondern unterstützen Übergangsprozesse, insbesondere dann, wenn die eigene bakterielle Aktivität noch geschwächt ist.
Präbiotika wirken anders. Sie sind unverdauliche Ballaststoffe, die gezielt als „Nahrung“ für nützliche Darmbakterien dienen. Man könnte sagen: Während Probiotika Impulse setzen, schaffen Präbiotika das Umfeld, in dem sich Stabilität überhaupt entwickeln kann.
Entscheidend ist dabei nicht die Menge, sondern die Verträglichkeit. In einer sensiblen Regenerationsphase reagiert der Darm oft besser auf sanfte, gut integrierbare Reize als auf aggressive Aufbauprogramme. Genau deshalb profitieren viele Menschen zunächst stärker von einfachen, regelmäßigen Mahlzeiten und gut verträglichen Ballaststoffen als von komplexen Interventionen.
Interessant ist, dass sich mit zunehmender mikrobieller Stabilität häufig auch andere Systeme beruhigen – das Immunsystem reagiert weniger über, Infekte treten seltener auf, und die allgemeine Belastbarkeit nimmt langsam wieder zu.
Nicht alles, was beim Darmaufbau möglich ist, ist in jeder Phase sinnvoll.
Bei Frauen: Scheidenpilz nach Antibiotika – kein Zufall
Gerade bei Frauen zeigt sich eine gestörte Darmflora häufig nicht nur im Bauch, sondern im vaginalen Bereich. Wiederkehrender Scheidenpilz, Brennen oder Ausfluss nach Antibiotika sind kein individuelles Versagen, sondern ein systemisches Problem.
Antibiotika reduzieren nicht nur Darmbakterien, sondern auch jene Mikroorganismen, die im Vaginalbereich Schutz bieten. Hefepilze wie Candida nutzen diese Lücke konsequent aus.
Ganz klar:
Salben und Zäpfchen behandeln meist nur das Symptom. Solange der Darm nicht stabilisiert wird, kehren die Beschwerden bei vielen Frauen immer wieder zurück.
Der vaginale Raum ist kein isoliertes System – er spiegelt, was im Darm passiert.

Der Darm als Steuerzentrale für Immunsystem und Nervensystem
Mikrobiom und Darm-Hirn-Achse
Der Darm ist ein hochaktives Kommunikationszentrum. Über die Darm-Hirn-Achse steht er in ständigem Austausch mit dem Gehirn. Darmbakterien produzieren Neurotransmitter wie Serotonin, beeinflussen Entzündungen und modulieren Stressreaktionen.
Ein überforderter Darm sendet keine ruhigen Signale.
Spätestens hier wird klar, warum klassische „Darmaufbau-Tipps“ bei manchen Menschen wirken – und bei anderen kaum etwas verändern. Der Unterschied liegt selten im Darm allein.
Bei Kindern verhält es sich so:
Bei Kindern ist das Nervensystem noch in Entwicklung. Ist der Darm instabil, zeigt sich das oft durch:
- geringere Frustrationstoleranz
- stärkere Reizbarkeit
- schnelle Überforderung
Was bei Erwachsenen innere Unruhe ist, wird bei Kindern häufig als unschönes oder auffälliges „Verhalten“ missverstanden.

Wenn das Nervensystem unter Dauerstress gerät
Ein zentraler Vermittler zwischen Darm und Gehirn ist der Vagusnerv. Ist der Darm aus dem Gleichgewicht, bleibt das Nervensystem häufiger im Alarmzustand.
Viele suchen an dieser Stelle Entspannungstechniken. Dabei übersieht man oft, dass ein überlasteter Körper erst reguliert werden muss, bevor Entspannung möglich ist.
Was spürbar entlastet:
- gleiche Essenszeiten
- abends warm und leicht essen
- Zucker reduzieren, wenn das System ohnehin reizüberflutet ist
- langsames Essen – stärker wirksam als viele Atemübungen
Zucker, Stress und Alltag – warum alles zusammenwirkt
Blutzuckerschwankungen verstärken Stressreaktionen. Nach Antibiotika reagiert der Körper oft sensibler darauf. Stress wirkt dabei nicht als Ursache, sondern als Verstärker.
Bei Kindern zeigt sich das besonders deutlich im schulischen Alltag: Konzentration, soziale Dynamiken und Leistungsdruck treffen auf ein System mit geringer Reserve.
Warum Zucker und Stress den Darm zusätzlich belasten
Blutzuckerschwankungen sind für den Körper immer ein Stresssignal. Steigt der Blutzucker schnell an und fällt ebenso rasch wieder ab, reagiert das Nervensystem mit Gegenregulation: Stresshormone werden ausgeschüttet, um den Energieabfall abzufangen. Für ein ohnehin sensibles System bedeutet das zusätzliche Arbeit.
Nach einer Antibiotika-Einnahme ist diese Reaktionsschwelle häufig herabgesetzt. Der Darm ist weniger stabil, die bakterielle Vielfalt reduziert, und die Kommunikation mit dem Nervensystem empfindlicher. Zucker wirkt in dieser Phase nicht als alleiniger Auslöser, sondern als Verstärker eines Systems, das bereits unter Spannung steht.
Im Alltag bleibt dieser Zusammenhang oft unbemerkt. Viele interpretieren die Folgen als mangelnde Belastbarkeit, fehlende Disziplin oder emotionale Schwäche. Tatsächlich reagiert der Körper jedoch sinnvoll auf eine Kombination aus instabilem Darmmilieu, hormonellen Schwankungen und äußerem Druck.
Bei Kindern wird dieser Effekt besonders sichtbar. Schule bringt Struktur, aber auch Dauerreize: Lärm, soziale Anforderungen, Leistungsbewertung. Trifft das auf einen Darm mit geringer Reserve, entstehen schneller Überforderung, Unruhe oder Rückzug. Nicht, weil das Kind „nicht will“, sondern weil das System nicht mehr puffern kann.
Genau hier zeigt sich, warum isolierte Maßnahmen oft nicht greifen. Wer nur am Verhalten ansetzt oder ausschließlich den Zucker reduziert, ohne das Zusammenspiel von Darm, Nervensystem und Alltag zu berücksichtigen, übersieht den Kern des Problems.
Ein regulierter Darm muss nicht schreien.
Probiotische Lebensmittel – wie Ernährung den Mikrobiomaufbau unterstützen kann
In der Regenerationsphase nach Antibiotika kann Ernährung eine stabilisierende Rolle spielen – nicht durch Perfektion, sondern durch gezielte Einfachheit. Probiotische Lebensmittel liefern lebende Mikroorganismen, die den Darm dabei unterstützen können, wieder Vielfalt und Balance zu entwickeln. Sie ersetzen keine eigene Darmflora, können aber Impulse setzen, insbesondere dann, wenn das System noch sensibel reagiert.

Bewährt haben sich vor allem traditionell fermentierte Lebensmittel, die schonend hergestellt wurden und gut verträglich sind. Dazu zählen zum Beispiel:
- fermentierte Milchprodukte (Joghurt, Kefir, Buttermilch)
- Sauerkraut oder milchsauer vergorenes Gemüse
- fermentiertes Gemüse, (Karotten, rote Bete, Kimchi)
- Miso oder Tempeh (in kleinen Mengen)
- Kombucha, fermentierte Gemüsesäfte
Entscheidend ist nicht die Menge, sondern die Regelmäßigkeit und Verträglichkeit. Ein Löffel fermentiertes Gemüse täglich wirkt oft nachhaltiger als große Portionen in unregelmäßigen Abständen. Gerade nach Antibiotika reagiert der Darm häufig empfindlich auf Überforderung – auch durch eigentlich „gesunde“ Lebensmittel.
Wichtig ist außerdem die Kombination mit präbiotischen Bestandteilen. Ballaststoffreiche Lebensmittel wie Hafer, gekochter und abgekühlter Reis oder Kartoffeln liefern den nützlichen Darmbakterien das, was sie für ihre Arbeit brauchen. Erst dieses Zusammenspiel ermöglicht langfristige Stabilität.
Viele Menschen berichten, dass sich mit einer solchen Basis nicht nur die Verdauung beruhigt, sondern auch das allgemeine Körpergefühl verändert: mehr innere Ruhe, stabilere Energie und eine bessere Stressresistenz. Nicht, weil der Darm „schnell aufgebaut“ wurde, sondern weil das System wieder Unterstützung statt Druck erfährt.
Mikrobiomaufbau ist kein Sprint, sondern ein Anpassungsprozess.
Was wirklich hilft: Stabilisierung statt Symptombekämpfung
Nicht Kontrolle, sondern Verlässlichkeit bringt das System zurück ins Gleichgewicht. Kleine, gut gesetzte Veränderungen wirken oft stärker als radikale Maßnahmen.
Gerade hier zeigt sich, wie wichtig ein individueller Blick ist. In der Praxis wird schnell deutlich, dass Pauschallösungen selten greifen.
Was vielen Betroffenen spürbar Erleichterung verschafft
Gerade nach Antibiotika reagieren viele Menschen sensibler auf Reize, Ernährung und Stress. Der Versuch, alles „richtig“ zu machen, verstärkt diesen Druck oft unbewusst. Dabei geht es weniger um Optimierung als um Entlastung.
Was sich in der Praxis bewährt:
- klare Tagesstruktur statt ständig wechselnder Routinen
- weniger, dafür regelmäßiger essen, um den Darm nicht dauerhaft zu fordern
- warme Mahlzeiten, die das Verdauungssystem beruhigen
- bewusste Pausen, in denen nichts „verbessert“ werden muss
Viele berichten, dass sich bereits nach kurzer Zeit ein anderes Körpergefühl einstellt: weniger innere Unruhe, stabilere Energie, bessere Schlafqualität. Nicht, weil alles gelöst ist – sondern weil das System wieder Halt bekommt.
An diesem Punkt wird oft spürbar, wie eng Darm und Nervensystem miteinander verbunden sind. Ein ruhigerer Bauch führt nicht selten zu klarerem Denken, besserer Abgrenzung und mehr emotionaler Stabilität.
Hier liegt ein entscheidender Unterschied zwischen kurzfristiger Symptombehandlung und nachhaltiger Regulation. Wer diesen Zusammenhang erkennt, geht anders mit seinem Körper um – geduldiger, aufmerksamer und langfristig wirksamer.

Fazit
Antibiotika sind wichtig. Ihre Folgen verdienen Aufmerksamkeit. Wer das Zusammenspiel von Darm und Nervensystem versteht, kann Beschwerden einordnen – und gezielter begleiten.
Gesundheit entsteht nicht, wenn man Symptome zum schweigen bringt. Sondern wenn der Körper wieder ins Gleichgewicht findet.
💡 „Du willst das nicht länger allein zusammenbasteln“ – dann bist du hier richtig.
In der ganzheitlichen Begleitung schauen wir nicht nur auf Bauch, Stress und deinen Alltag, sondern klar wie ich Dich im Aufbau deines Darms unterstützen kann. Du bekommst Klarheit und einen klaren Weg für Dich.
Jetzt kostenloses Gespräch buchen👉 Hier geht’s zur Kontaktaufnahme